Внебольничная пневмония является одним из наиболее распространенных видов заболеваний дыхательной системы, которые могут возникнуть в любом возрасте. Она характеризуется воспалением легких, вызванным определенными микроорганизмами.
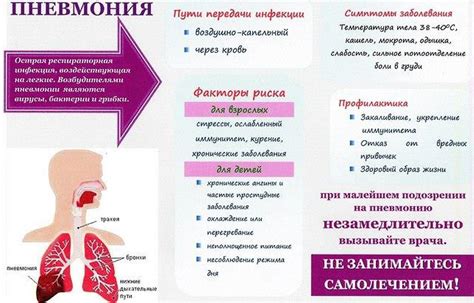
Передача внебольничной пневмонии осуществляется в основном через воздушно-капельный путь, когда инфекционные частицы, содержащиеся в воздухе, попадают в дыхательные пути здорового человека. Также инфекция может быть передана при контакте с поверхностями, на которых находятся возбудители пневмонии.
Основными симптомами внебольничной пневмонии являются кашель, боль в груди, одышка, повышенная температура тела, слабость и утомляемость. Эти признаки могут сопровождаться соплей, головной болью и мышечными болями.
Лечение внебольничной пневмонии основывается на применении антибиотиков для борьбы с возбудителями инфекции. Дополнительно могут быть назначены противокашлевые, противовирусные и противогрибковые препараты, в зависимости от этиологии заболевания. Однако самое важное – это покой и уход за больным, обеспечение комфортных условий для выздоровления.
Определение внебольничной пневмонии

Внебольничная пневмония (ВБП) относится к инфекционным заболеваниям, поражающим легкие. Она возникает у людей, которые не находятся в стационаре, и не связана с пребыванием в больнице или других медицинских учреждениях.
Основная причина внебольничной пневмонии - инфекция, вызванная различными возбудителями, такими как бактерии, вирусы или грибки. Воздушно-капельный путь передачи является основным механизмом заражения. Распространение возбудителя происходит через кашель, чихание или разговоры с инфицированным человеком. Помимо этого, ВБП может передаваться контактным путем, когда микробы попадают на руки или другие поверхности, а затем попадают в организм через рот или нос.
Симптомы внебольничной пневмонии могут включать: высокую температуру, кашель с мокротой или без нее, затрудненное дыхание, боль в грудной клетке, слабость и утомляемость. Важно обратить внимание на эти признаки и незамедлительно обратиться к врачу для правильной диагностики и назначения лечения.
Лечение внебольничной пневмонии включает прием противомикробных препаратов, которые подбираются в зависимости от причинного возбудителя, а также симптоматическую терапию для облегчения симптомов и улучшения самочувствия пациента.
Пути передачи внебольничной пневмонии
Внебольничная пневмония может передаваться различными путями, включая:
| Путь передачи | Характеристики |
|---|---|
| Воздушно-капельный путь | Наиболее распространенный путь передачи пневмонии. Вирусные и бактериальные возбудители пневмонии могут передаваться через микрочастицы, которые возникают при кашле, чихании или разговоре зараженного человека. Эти микрочастицы могут вдыхаться другими людьми, а затем попадать в их легкие, вызывая инфекцию. |
| Контактный путь | Пневмония также может передаваться через прямой контакт с зараженными людьми или предметами, которые они касались. Вирусы и бактерии могут жить на поверхностях, таких как ручки дверей, мебель и игрушки, и передаваться другим людям, когда они касаются этих поверхностей и затем прикасаются к лицу. |
| Перинатальный путь | Внебольничная пневмония может быть передана от матери к ребенку во время родов. Это возможно, если матери передается инфекция, например, вирус пневмонии, через плаценту или во время процесса родов. |
Важно принять меры предосторожности, чтобы предотвратить передачу внебольничной пневмонии. Эти меры включают частое мытье рук, избегание близкого контакта с больными людьми, использование масок при обнаружении симптомов пневмонии и регулярное проветривание помещений.
Симптомы внебольничной пневмонии
Внебольничная пневмония имеет свои специфические симптомы, которые могут помочь выявить заболевание на ранней стадии:
- Высокая температура тела – одно из наиболее распространенных признаков заболевания. Она может достигать 39-40 градусов;
- Кашель – чаще всего сухой и мучительный, однако позже может стать мокрым с отделением мокроты;
- Одышка – человеку трудно дышать, возникает чувство недостатка воздуха;
- Боль в груди – может иметь разную природу: ноющую, тупую или острую;
- Общая слабость и утомляемость;
- Потеря аппетита;
- Снижение сил и работоспособности;
- Боли в мышцах и суставах;
- Головная боль и покраснение глаз;
- Бронхиальная обструкция – западение грудной клетки во время дыхания;
- Изменение окраски кожи и слизистых оболочек;
- Дрожание и потливость;
- Появление слабости и шума при дыхании;
- Одышка и сердцебиение;
- Потеря сознания и головокружение;
- Частый пульс и повышенное давление.
Если у вас появились признаки внебольничной пневмонии, рекомендуется обратиться к врачу для диагностики и лечения заболевания.
Диагностика и лечение внебольничной пневмонии
Диагностика внебольничной пневмонии основывается на собрании анамнеза, клинических признаков и результатов дополнительных исследований. Очень важно провести комплексное обследование пациента для определения причины заболевания и выбора эффективного лечения.
При внебольничной пневмонии необходимо начать с физикального обследования пациента, включая осмотр грудной клетки и прослушивание легких. Врач обращает внимание на характерные симптомы, такие как кашель, одышка, боль в груди и повышение температуры.
Дополнительные методы диагностики включают рентгенографию грудной клетки, которая позволяет визуализировать изменения в легких, такие как воспаление, инфильтрация или наличие повреждений. Также может быть проведена компьютерная томография или бронхоскопия для более детального изучения состояния легких.
Лечение внебольничной пневмонии назначается в зависимости от причины заболевания и тяжести состояния пациента. В большинстве случаев пневмония лечится антибиотиками, которые подбираются в соответствии с результатами микробиологического исследования мокроты.
Однако помимо антибиотиков может потребоваться симптоматическое лечение, включающее противокашлевые и противовоспалительные препараты, а также противопиричные лекарства для снижения повышенной температуры. Также необходимы меры по облегчению дыхания, такие как использование ингаляторов и физиотерапия.
Рекомендуется также соблюдать постельный режим и увеличить потребление жидкости для облегчения отхаркивания мокроты и предотвращения обезвоживания.
После начала лечения необходимо регулярно наблюдать за состоянием пациента и проводить контрольные исследования, такие как рентгенография грудной клетки или лабораторные анализы, чтобы оценить эффективность терапии и корректировать ее при необходимости.
В случае развития осложнений или ухудшения состояния необходимо незамедлительно обратиться к врачу для коррекции лечения и предотвращения возможных осложнений.