ВИЧ 1 и ВИЧ 2, два основных подтипа вируса иммунодефицита человека (ВИЧ), вызывающего СПИД. Эти два подтипа имеют существенные различия в своей микробиологии и распространении, и понимание этих различий играет важную роль в разработке стратегий профилактики и лечения вируса.
Основное различие между ВИЧ 1 и ВИЧ 2 заключается в их генетической структуре. ВИЧ 1 имеет 3 группы генов, известные как гены гликопротеина оболочки (gp120), гены транскриптазы обратной транскрипции (RT) и гены гликопротеина оболочки, связанные с синтезом оболочки вариативных гликопротеинов (gp41). ВИЧ 2 имеет только 2 группы генов, gp120 и гены RT, и не имеет гена gp41.
Кроме генетических различий, ВИЧ 1 и ВИЧ 2 также различаются по своему географическому распространению. ВИЧ 1 распространен во многих регионах мира, включая Южную и Восточную Африку, Южную и Юго-Восточную Азию, Карибский бассейн и Латинскую Америку. С другой стороны, ВИЧ 2 в основном встречается в Западной Африке и намного реже в других регионах. Это географическое различие в распространении связано с различными векторами передачи и особенностями путей передачи вируса.
Важно отметить, что хотя ВИЧ 1 и ВИЧ 2 имеют некоторые существенные отличия, оба подтипа все равно представляют серьезную медицинскую проблему и требуют постоянного мониторинга, профилактики и лечения. Понимание этих различий помогает улучшить эффективность программ по противодействию СПИДу и обеспечить оптимальное лечение для инфицированных пациентов.
Вич 1 и Вич 2: основные характеристики

Основные характеристики ВИЧ 1:
- ВИЧ 1 является более распространенным типом вируса иммунодефицита и встречается во многих регионах мира, особенно в Африке, где зарегистрированы самые высокие уровни заболеваемости.
- Степень прогрессирования ВИЧ 1 инфекции может различаться у разных индивидов, однако, в целом, заболевание прогрессирует более быстро, чем при инфекции ВИЧ 2.
- ВИЧ 1 чаще вызывает тяжелые оппортунистические инфекции и онкологические заболевания в сравнении с ВИЧ 2.
Основные характеристики ВИЧ 2:
- ВИЧ 2 менее распространен, особенно в мировом масштабе, и преимущественно обнаруживается в Западной и Центральной Африке.
- Заразность ВИЧ 2 может быть ниже, чем у ВИЧ 1, но все равно является значительно высокой.
- Прогрессия ВИЧ 2 инфекции обычно медленная, и она связана с меньшей вероятностью развития тяжелых осложнений.
В целом, ВИЧ 1 и ВИЧ 2 имеют сходные методы передачи (через половой и контактный пути, а также от матери к ребенку), и вызывают иммунодефицит и прогрессивную деструкцию иммунной системы человека. Однако, различия в их генетическом строении и эпидемиологии подчеркивают необходимость учета этих факторов при разработке стратегий профилактики и лечения ВИЧ инфекций.
Вич 1: микробиологические особенности
ВИЧ-1 обладает вирусным геномом РНК, который после попадания в клетку человека превращается в ДНК с помощью ферментов, таких как обратная транскриптаза. ДНК-цепь встраивается в геном клетки-хозяина и транскрибируется, что приводит к продукции вирусных белков и вирусной частицы.
Одним из маркеров ВИЧ-1 является его повышенная мутабельность, то есть склонность к частым мутациям. Это связано с неточностями в работе обратной транскриптазы, а также с высокой скоростью воспроизводства вирусных частиц. Мутации приводят к изменению Аминокислотной последовательности вирусных белков и образованию широкого спектра вариантов ВИЧ-1, что осложняет создание универсальной вакцины и лечения заболевания.
ВИЧ-1 инфицирует клетки иммунной системы, в частности Т-лимфоциты, что приводит к ослаблению иммунитета и возникновению характерных симптомов СПИДа, таких как повышенная восприимчивость к инфекциям и развитие оппортунистических заболеваний.
Однако, несмотря на свою опасность, ВИЧ-1 имеет низкую стабильность во внешней среде. Он подвержен воздействию высоких температур, ультрафиолетового излучения и дезинфекционных средств. ВИЧ-1 не передается через обычные бытовые контакты, а передача осуществляется через кровь, половые пути и от матери к ребенку во время беременности, родов или грудного вскармливания.
Таким образом, микробиологические особенности ВИЧ-1, такие как его РНК геном, повышенная мутабельность, инфицирование клеток иммунной системы и низкая стабильность во внешней среде, определяют особенности его распространения и приводят к серьезным последствиям для здоровья человека.
Вич 1: различия с Вич 2

Первое отличие между ВИЧ 1 и ВИЧ 2 состоит в географическом распространении. ВИЧ 1 встречается во многих частях мира, включая Северную Америку, Европу, Африку и Азию, в то время как ВИЧ 2 преимущественно распространен в Западной и Центральной Африке.
Другое отличие связано с патогенезом вирусов. ВИЧ 1 был выделен раньше и считается более агрессивным, вызывая более быстрое прогрессирование ВИЧ-инфекции и развитие СПИДа. ВИЧ 2, в свою очередь, медленнее прогрессирует, и у инфицированных лиц с этим штаммом может пройти значительное количество времени до развития СПИДа.
Также следует упомянуть различия в генетической структуре ВИЧ 1 и ВИЧ 2. ВИЧ 1 имеет три подтипа: M (главный), O (остальные или «outlier») и N (новый). Каждый из них имеет свои собственные генетические особенности и клоны. ВИЧ 2, с другой стороны, имеет два подтипа: A и B, которые также отличаются генетическими особенностями.
Наконец, различия можно обнаружить в диагностике и определении ВИЧ 1 и ВИЧ 2. Существуют различные методы, такие как иммуноблот-тесты и ПЦР, используемые для выявления и дифференциации этих штаммов вируса.
В целом, ВИЧ 1 и ВИЧ 2 имеют схожие микробиологические свойства, но также существуют определенные различия в их распространении, патогенезе, генетической структуре и методах диагностики. Понимание этих различий помогает улучшить стратегии по предотвращению и лечению ВИЧ-инфекции.
Вич 2: микробиологические особенности
Хотя Вич 2 тесно связан с Вич 1, у них есть несколько ключевых микробиологических отличий. Например, основное структурное отличие между Вич 1 и Вич 2 заключается в гликопротеине оболочки - Вич 1 имеет гликопротеин gp120, а Вич 2 имеет гликопротеин gp105.
| Микробиологические характеристики | Вич 1 | Вич 2 |
|---|---|---|
| Гликопротеин оболочки | gp120 | gp105 |
| Группы генов | М | М и О |
| Пандемический статус | Пандемия | Не является пандемией |
Кроме того, Вич 2 обычно имеет медленнее прогрессирующую форму инфекции по сравнению с Вич 1. Однако, у Вич 2 может быть возросшая вирулентность и быстрое развитие СПИДа у некоторых индивидуумов.
Микробиологические особенности Вич 2 требуют особого внимания и для понимания эпидемиологии и прогрессии заболевания у индивидов, заразившихся этим вирусом.
Вич 2: различия с Вич 1

Основные различия Вич-2 с Вич-1:
- Географическое распространение: Вич-1 широко распространен по всему миру, в то время как Вич-2 более распространен в Западной и Центральной Африке.
- Распространение среди населения: Вич-2 обычно инфицирует людей, проживающих в определенных регионах Западной и Центральной Африки, в то время как Вич-1 может инфицировать людей по всему миру включая другие регионы.
- Пути передачи: Вич-2 передается преимущественно через половой контакт и контакт с инфицированной кровью, а Вич-1, помимо полового пути передачи, может передаваться также через контакт с инфицированной кровью, от матери к ребенку во время беременности, родов и кормления грудью.
- Прогрессия заболевания: Заболевание, вызванное Вич-2, обычно прогрессирует медленнее, чем при инфицировании Вич-1. У большинства инфицированных Вич-2 наблюдаются длительные периоды без симптомов и замедленное развитие СПИД.
- Устойчивость к лекарствам: Вич-2 менее чувствителен к некоторым антивирусным лекарствам, которые успешно применяются для лечения Вич-1.
В целом, Вич-2 и Вич-1 имеют схожие механизмы передачи и приводят к развитию симптомов СПИДа. Однако, различия между двумя типами Вич имеют значительное значение для эпидемиологического мониторинга и разработки подходящих стратегий профилактики и лечения.
Вич 1 и Вич 2: различия в патогенезе
Вич 1 обычно приводит к более быстрому развитию СПИДа. Вирус Вич 1 способен интенсивно размножаться и разрушать иммунные клетки организма. Он также быстрее атакует важные центры иммунной системы, такие как лимфоидные узлы и селезенка. Кроме того, Вич 1 может инфицировать клетки мозга, что может привести к развитию нейрологических нарушений.
Вич 2, напротив, имеет менее активный патогенез, что объясняет его более медленное прогрессирование. Вирус Вич 2 имеет более ограниченную способность проникать в иммунные клетки и размножаться в них. Количество вируса Вич 2 в крови пациента обычно ниже, чем у Вич 1. Еще одним важным отличием Вич 2 является его преимущественная локализация в регионах Южной и Западной Африки.
Сравнение Вич 1 и Вич 2 в патогенезе подчеркивает значительные различия между этими двумя штаммами вируса иммунодефицита человека. Вич 1 характеризуется более агрессивной природой и быстрым развитием СПИДа, в то время как Вич 2 имеет менее активный патогенез и медленное прогрессирование болезни. Понимание этих различий имеет важное значение для разработки лечебных и профилактических стратегий для обоих типов инфекции ВИЧ.
Вич 1: патогенез и развитие болезни
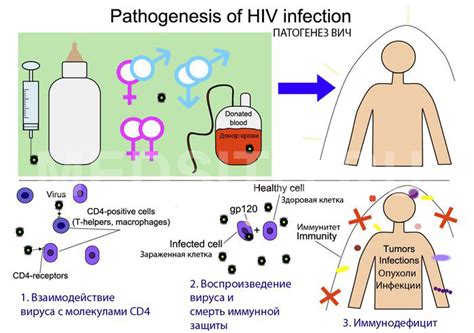
Процесс инфекции ВИЧ-1 начинается с проникновения вируса в кровь через контакт с инфицированной кровью или другими инфицированными жидкостями (например, спермой или влагалищными выделениями). ВИЧ-1 может также передаваться от матери к ребенку во время беременности, родов или грудного вскармливания. После проникновения в организм вирус начинает активно размножаться в CD4+ Т-лимфоцитах.
| Стадия ВИЧ-1 инфекции | Характеристики |
|---|---|
| Первичная стадия | Появление гриппоподобных симптомов, таких как лихорадка, боль в мышцах и головная боль. Вирус может быть обнаружен в крови, и уровень CD4+ Т-лимфоцитов снижается. |
| Стадия латентности | Вирус находится в неактивном состоянии и размножается медленно. Некоторые люди не сопровождаются симптомами, но вирус все равно инфицирует и разрушает CD4+ Т-лимфоциты. Длительность латентного периода может составлять несколько лет. |
| Стадия СПИДа | На этой стадии иммунная система ослаблена, что делает организм незащищенным от инфекций и опухолевых образований. Могут возникать такие осложнения, как пневмония, туберкулез, опухоли и другие заболевания. |
Важно отметить, что развитие болезни СПИД является долгим и практически необратимым процессом. Чем раньше диагностируется ВИЧ-1 инфекция и начинается лечение, тем лучше прогноз для пациента. Лечение включает антивирусные препараты, которые снижают количество вируса в крови и замедляют разрушение иммунной системы. Также важны соблюдение мер предосторожности, использование презервативов и соблюдение безопасных процедур при медицинских процедурах.
Вич 2: патогенез и развитие болезни
Патогенез и развитие болезни
Вич 2 проникает в организм человека через кровь, половые пути или от матери к ребенку во время беременности, родов или грудного вскармливания. После проникновения вирус начинает размножаться в лимфоцитах – ключевых клетках иммунной системы. В результате этого происходит разрушение иммунной системы и снижение уровня иммунитета организма.
Болезнь развивается в три основных стадии:
1. Активная фаза: В этой стадии вирус активно размножается в лимфоцитах и распространяется по всему организму. Пациенты могут испытывать гриппоподобные симптомы, такие как лихорадка, головная боль и боль в мышцах. При этом уровень вирусной нагрузки в организме значительно повышается.
2. Латентная фаза: В этой фазе симптомы могут отсутствовать или быть слабыми. Вирус продолжает размножаться, но его уровень в организме снижается. Однако иммунная система ослабевает еще больше, что повышает риск развития осложнений и инфекционных заболеваний.
3. Синдром приобретенного иммунодефицита: В этой стадии иммунная система практически полностью разрушена, что делает организм уязвимым для различных инфекций и опухолей. ВСИДА прогрессирует и может привести к летальному исходу без адекватного лечения.
ВИЧ-2 ведет себя несколько иначе, чем ВИЧ-1. Он имеет медленный прогресс и либо приводит к более мягким симптомам, либо остается латентным на протяжении длительного периода времени.
Заключение
ВИЧ-2 является серьезным глобальным вызовом для общественного здравоохранения. Понимание его патогенеза и развития болезни помогает разработке стратегий профилактики и лечения. Раннее обнаружение и доступ к антиретровирусной терапии играют важную роль в контроле и управлении ВИЧ-2.
Вич 1 и Вич 2: различия в диагностике и лечении
Одной из основных различий между Вич-1 и Вич-2 является их распространенность. Вич-1 встречается гораздо чаще по всему миру, особенно в Африке, где он является причиной наибольшего количества ВИЧ-инфекций. Вич-2, напротив, более распространен в западной Африке, реже в других регионах.
Когда дело доходит до диагностики Вич-инфекции, основным методом является иммуноанализ крови (ИАК). Однако, Вич-1 и Вич-2 могут вызывать различные антитела, и поэтому нужно использовать тесты, специфичные для каждого типа. Вич-1 и Вич-2-специфичные ИАК помогают идентифицировать тип ВИЧ и обнаружить инфекцию.
Лечение Вич-инфекции также отличается в зависимости от типа вируса. Для обоих вирусов используется антиретровирусная терапия (АРТ), которая останавливает размножение вируса и повышает иммунную систему. Однако, определенные препараты могут быть эффективны против Вич-1 и менее эффективны против Вич-2, и наоборот.
Важно отметить, что Вич-2 реже приводит к развитию СПИДа (синдрома приобретенного иммунного дефицита) по сравнению с Вич-1. Однако, они оба могут вызывать серьезные осложнения, если не будут своевременно обнаружены и лечены.
Вич 1: методы диагностики и лечения
- Иммуноферментный анализ (ИФА) - метод, основанный на взаимодействии антител и антигенов. Этот метод широко используется для первичной диагностики ВИЧ-1 инфекции;
- Иммунохроматографический анализ (ИХА) - более быстрый метод, основанный на взаимодействии антител и антигенов, позволяющий получить результаты в течение нескольких минут;
- Полимеразная цепная реакция (ПЦР) - метод, позволяющий обнаруживать генетический материал ВИЧ-1 в крови. ПЦР часто используется для подтверждения диагноза при сложных случаях или на ранних стадиях инфекции;
- Иммунофлюоресцентный анализ (ИФЛА) - метод, позволяющий определить наличие и количество антител к ВИЧ-1 в крови пациента.
Лечение ВИЧ-1 инфекции включает комбинированную антиретровирусную терапию (АРТ), которая включает в себя применение нескольких препаратов из разных групп. Основные цели лечения - подавление вирусной репликации, снижение вирусной нагрузки и поддержание иммунной системы пациента.
Лекарства, используемые в АРТ, включают:
- Ингибиторы обратной транскриптазы нуклеозидные (НТИН) - препятствуют обратной транскриптазе, предотвращая создание ДНК вируса;
- Ингибиторы обратной транскриптазы ненуклеозидные (НТИНН) - блокируют обратную транскриптазу, также препятствуя созданию ДНК вируса;
- Интегразные ингибиторы - подавляют интегразу, тем самым предотвращая интеграцию вирусной ДНК в геном хозяина;
- Противовирусные препараты широкого спектра действия - ингибируют размножение ВИЧ-1 и блокируют другие ключевые этапы вирусного цикла.
АРТ должна проводиться под постоянным медицинским наблюдением и комплексным подходом, так как эффективность и безопасность терапии может зависеть от множества факторов, включая стадию инфекции, резистентность к препаратам и индивидуальные особенности пациента.