Ощущение горящей левой стопы - это неприятное состояние, которое может вызвать тревогу и беспокойство у людей. Множество причин могут быть ответственны за это неприятное ощущение, и идентификация конкретной причины может потребовать медицинской помощи и диагностических исследований.
Одной из наиболее обычных причин, по которой горит левая стопа, является нейропатия - повреждение нервной ткани. Проблемы с циркуляцией крови и повышенное давление на нервные окончания могут привести к ощущению жжения, покалывания или онемения в стопах. Остеохондроз - заболевание позвоночника, также может вызывать подобные симптомы вместе с горящей болью в левой стопе.
Возможные диагнозы, связанные с горящей левой стопой, включают диабетическую нейропатию, атеросклероз, хроническую венозную недостаточность и остеоартроз. Диабетическая нейропатия может повредить нервы и снизить чувствительность, что может привести к появлению ощущения жжения в стопе. Атеросклероз может вызвать сужение артерий и нарушение кровообращения в стопе. Хроническая венозная недостаточность может быть причиной отека, онемения и горящей боли в стопах. Остеоартроз - это заболевание суставов, которое может вызвать болевые ощущения в стопах, включая горящую боль.
Варикозное расширение вен
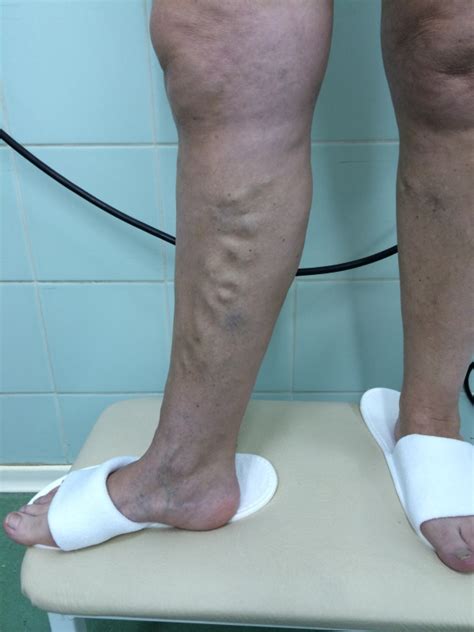
Основной причиной варикозного расширения вен является нарушение функционирования клапанов вен. Клапаны обеспечивают односторонний поток крови в сердце и предотвращают ее обратное течение. Если клапаны не работают должным образом, кровь может задерживаться в венах, вызывая их расширение.
Основными факторами риска для развития варикозного расширения вен являются: женский пол, наследственность, беременность, избыточный вес, длительное стояние или сидение, недостаток физической активности и неправильное питание.
Симптомы варикозного расширения вен включают болезненные ощущения, отечность, судороги, усталость и тяжесть в ногах. В случае поражения стопы, боль может распространяться на всю область стопы, а также наблюдаться отек и изменение цвета кожи.
Диагноз варикозного расширения вен может быть установлен на основе внешнего осмотра, а также проведения дополнительных исследований, таких как дуплексное сканирование.
Лечение варикозного расширения вен включает консервативные методы (физические упражнения, компрессионные чулки, изменение образа жизни) и хирургические методы (лазерная коагуляция, флебэктомия).
В целом, варикозное расширение вен является причиной горения и дискомфорта в левой стопе. Если у вас возникли подобные симптомы, важно обратиться к врачу для получения точного диагноза и назначения оптимального лечения.
Миозит
Миозит представляет собой воспалительное заболевание, которое может быть одной из причин горения левой стопы. Он характеризуется воспалением и разрушением мышц ног, вызывая боль, ограниченную подвижность и часто сопровождается покраснением и отеком.
Миозит может быть вызван различными факторами, включая инфекции, травмы, перенапряжение мышц или нарушения иммунной системы. В результате воспалительного процесса, кровоток в зоне поражения может увеличиться, что может привести к ощущению горения в левой стопе.
Диагностика миозита включает в себя обследование пациента, а также проведение лабораторных и инструментальных исследований. Лечение может включать применение противовоспалительных и болеутоляющих препаратов, физиотерапию и режим ограничения физической активности.
Важно обратиться к врачу при появлении горения левой стопы или других симптомов миозита, чтобы назначить подходящее лечение и предотвратить возможные осложнения.
Бурсит
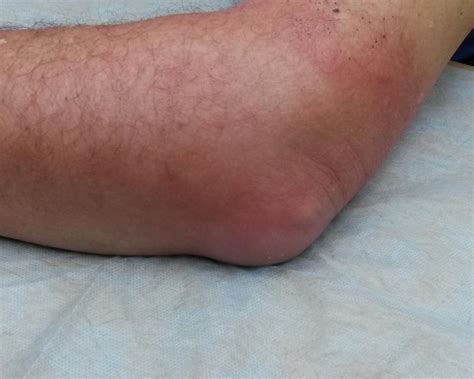
Один из симптомов бурсита - горящая боль в области пораженной стопы, которая усиливается при движении и прикосновениях к оболочкам. Левая стопа может оказаться подвержена бурситу в результате перегрузки, травмы, инфекции или ревматического заболевания.
При бурсите стопы могут наблюдаться следующие симптомы:
- болезненная опухоль в области стопы
- краснота или покраснение кожи над опухолью
- тепло и отечность в месте воспаления
- ограничение подвижности стопы
- боль при нагрузке на стопу или при пальпации
Если у вас появляются подобные симптомы, стоит обратиться к врачу для диагностики и назначения лечения. Обычно врач выполняет осмотр, проводит анализы и назначает лечение, включая применение противовоспалительных и болеутоляющих препаратов, физиотерапию, компрессы и снятие нагрузки с пораженной стопы. В некоторых случаях может потребоваться дренирование бурсы или хирургическое вмешательство.
Воспаление сухожилия
При воспалении сухожилия нарушается нормальное функционирование сухожилий, что может приводить к ощущению боли, покалывания или жжения в зоне поражения. Возникновению воспаления могут способствовать такие факторы, как интенсивные физические нагрузки, травмы, неправильная обувь, переутомление и другие причины.
Для диагностики воспаления сухожилия могут проводиться клинические обследования, а также использоваться методы, такие как УЗИ, рентген, МРТ и КТ. На основе результатов исследований врач может составить наиболее точный диагноз. Лечение может включать применение противовоспалительных средств, компрессионных повязок, физиотерапию, упражнения для развития сухожилий и других методов в зависимости от степени и причины воспаления. В случае осложнений или продолжающихся симптомов необходимо обратиться к врачу для дальнейшей консультации и назначения лечения.
Интертиго
При состоянии интертиго на левой стопе пациент может испытывать дискомфорт, зуд и покраснение. Эти симптомы обычно проявляются в местах, где кожа соприкасается друг с другом, создавая благоприятную среду для развития инфекции.
Диагноз интертиго может быть поставлен на основании клинического осмотра и анализа симптомов. Также может потребоваться исследование образца кожи для определения наличия патогенных микроорганизмов.
Лечение интертиго включает в себя следующие меры:
- Соблюдение гигиены. Регулярное мытье и сушка зоны поражения поможет уменьшить влажность и предотвратить развитие инфекции.
- Применение противогрибковых или антибактериальных кремов. Эти средства могут помочь устранить инфекцию и снизить воспаление.
- Избегание травмирующих факторов. Необходимо носить комфортную обувь, избегать трения и избегать длительного контакта кожи с влагой.
В случае усугубления симптомов или отсутствия улучшения необходимо обратиться к врачу. Он сможет определить точную причину горячей стопы и назначить эффективное лечение.
Полиневропатия
Причиной полиневропатии могут быть разные факторы, включая:
1. Диабетическая полинейропатия: связана с повышенным уровнем сахара в крови и длительным периодом неуправляемого диабета.
2. Алкогольная полинейропатия: вызывается употреблением большого количества алкоголя в течение продолжительного времени.
3. Токсическая полинейропатия: возникает при воздействии ядовитых веществ, таких как ртуть, свинец или некоторые лекарственные препараты.
4. Витаминные дефициты: недостаток витаминов, особенно витаминов группы В, может вызвать повреждение нервных окончаний.
5. Воспалительные заболевания: такие заболевания, как грипп, герпес или ветряная оспа, могут вызвать воспаление нервных окончаний и полиневропатию.
Для точного диагноза полиневропатии необходимо обратиться к врачу, который проведет необходимые исследования, включая нейрологический осмотр и анализы крови. В зависимости от причины полиневропатии, врач может назначить соответствующее лечение, включая физиотерапию, прием лекарств и изменение образа жизни.
Сахарный диабет
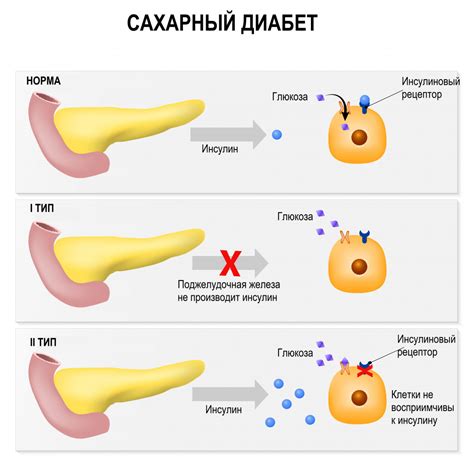
В случае сахарного диабета, горящая боль в левой стопе может быть связана с развитием диабетической нейропатии – повреждением нервной системы вследствие длительного повышенного уровня сахара в крови. Нейропатия может повлиять на восприятие боли и температуры в стопах, что может привести к появлению ощущения жжения или покалывания.
Кроме того, повышенный уровень сахара может способствовать развитию диабетической стопы – состояния, при котором наблюдаются повреждения нервов и кровеносных сосудов, что может привести к появлению язв и инфекций стоп. Если инфекция проникает в кожу и ткани стопы, это может привести к развитию язв и гангрены, что требует немедленного лечения.
Для определения точного диагноза и выбора эффективного лечения следует обратиться к врачу-эндокринологу или диабетологу. Окончательное лечение будет зависеть от степени развития заболевания и наличия сопутствующих осложнений.
Важно помнить, что признаки и симптомы сахарного диабета могут различаться у каждого пациента, поэтому важно беспокоиться о любых необычных или неприятных ощущениях в стопах и обращаться к врачу для детального обследования и консультации.
Нейрома Мортона
Основные причины развития нейромы Мортона включают:
- Механическое раздражение нерва из-за давления:
- Наследственность и аномалии костей стопы;
- Затрагивание нервов вследствие травмы или операций стопы;
- Перегрузка стопы из-за неправильно подобранной обуви или профессиональной деятельности, связанной с длительным нахождением на ногах.
В результате развития нейромы Мортона пациенты могут испытывать следующие симптомы:
- Ощущение жжения, покалывания или онемения в области стопы, особенно между третьим и четвертым плюснефаланговым суставами;
- Боли и дискомфорт при ходьбе или ношении тесной обуви;
- Усиление симптомов после длительной физической нагрузки на стопу.
Если у вас есть подозрение на наличие нейромы Мортона, рекомендуется обратиться к врачу-хирургу или ортопеду для уточнения диагноза. Специалист проведет осмотр и может назначить дополнительные исследования, такие как рентген, магнитно-резонансная томография или электромиография, для более точной диагностики.
Лечение нейромы Мортона может включать консервативные методы, такие как изменение обуви и применение ортопедических стелек для снижения давления на нерв. В некоторых случаях может понадобиться хирургическое вмешательство для удаления опухоли или освобождения сдавленного нерва.
Важно помнить, что при первых признаках неприятных ощущений или боли в стопе следует обратиться к врачу. Раннее обращение позволяет своевременно диагностировать и эффективно лечить нейрому Мортона, что поможет предотвратить прогрессирование заболевания и снизить риск осложнений.