Неспецифическое нарушение внутрижелудочковой проводимости сердца, или НВПС, представляет собой расстройство сердечного ритма, при котором возникают проблемы с передачей импульсов по проводящей системе сердца. При этом такие нарушения не связаны с определенными структурными изменениями сердца и обычно не представляют серьезной опасности для жизни пациента. Однако, если НВПС не диагностируется и не лечится своевременно, оно может стать причиной развития более серьезных сердечных заболеваний.
Причины возникновения неспецифического нарушения внутрижелудочковой проводимости сердца могут быть различными. Это могут быть наследственные факторы, врожденные аномалии проводящей системы сердца, воспалительные заболевания сердца (например, эндокардит), метаболические нарушения, электролитный дисбаланс, интоксикация и другие состояния, которые могут повлиять на работу сердца.
Диагностика НВПС включает электрокардиографию (ЭКГ) и голтеровское мониторирование - методы, которые позволяют регистрировать и анализировать электрическую активность сердца в течение определенного времени. При выявлении неспецифического нарушения внутрижелудочковой проводимости может потребоваться дополнительное обследование для определения причин возникновения нарушения.
Лечение неспецифического нарушения внутрижелудочковой проводимости зависит от его причин и симптомов. В большинстве случаев, когда нарушение не представляет угрозы для жизни и не вызывает значительных клинических проявлений, специального лечения не требуется. Однако, в некоторых случаях может потребоваться медикаментозная терапия или установка кардиостимулятора для нормализации сердечного ритма.
Причины неспецифического нарушения внутрижелудочковой проводимости сердца
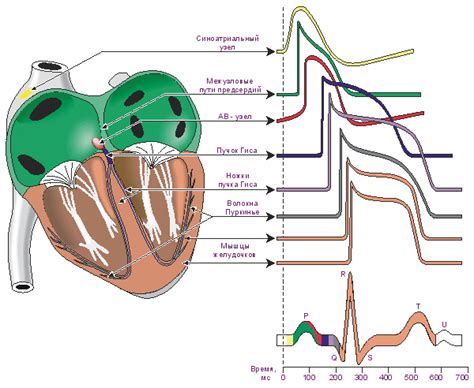
Неспецифическое нарушение внутрижелудочковой проводимости сердца может быть вызвано различными факторами, включающими:
1. Врожденные аномалии: Некоторые люди могут иметь аномалии сердца, которые могут влиять на нормальную проводимость электрических импульсов в желудочках сердца. Это может быть связано с неправильным образованием проводящей системы сердца еще во время развития плода.
2. Сердечные заболевания: Определенные сердечные заболевания могут вызывать неспецифическое нарушение внутрижелудочковой проводимости. Например, инфаркт миокарда, артериальная гипертония, кардиомиопатия и воспалительные заболевания сердца могут повлиять на нормальную работу проводящей системы сердца и вызвать нарушение проводимости.
3. Лекарственные препараты: Некоторые лекарственные препараты, особенно препараты, применяемые для лечения аритмий или других сердечных заболеваний, могут вызывать неспецифическое нарушение внутрижелудочковой проводимости.
4. Расстройства электролитного баланса: Нарушение нормального баланса электролитов, таких как калий, натрий и кальций, в организме может повлиять на проводимость сердечных импульсов и вызвать неспецифическое нарушение внутрижелудочковой проводимости.
5. Травмы или хирургические вмешательства: Повреждение проводящей системы сердца в результате травмы или хирургического вмешательства может привести к нарушению проводимости и вызвать неспецифическое нарушение внутрижелудочковой проводимости.
6. Физическая нагрузка и стресс: Интенсивная физическая активность или сильный эмоциональный стресс могут временно нарушить проводимость электрических импульсов в сердце.
В целом, неспецифическое нарушение внутрижелудочковой проводимости сердца может быть вызвано разнообразными причинами, включая как врожденные аномалии, так и различные заболевания, лекарственные препараты и внешние факторы. Диагностика и лечение этого нарушения проводимости зависят от его причин и могут включать прием лекарств, хирургическое вмешательство или использование специальных медицинских устройств для восстановления нормальной проводимости сердца.
Генетические факторы
Неспецифическое нарушение внутрижелудочковой проводимости сердца часто имеет генетическую природу. Генетические факторы могут быть ответственными за появление и развитие этого состояния.
Одна из основных причин генетической предрасположенности к нарушению проводимости сердца является наличие мутаций в генах, ответственных за нормальное функционирование сердечной системы. Эти гены контролируют синтез специфических белков, необходимых для правильной работы сердца.
Мутации в генах, таких как SCN5A, тесно связанные с неспецифическим нарушением внутрижелудочковой проводимости сердца. Эти мутации могут привести к снижению активности ионных каналов, отвечающих за генерацию электрических импульсов, и вызывать нарушения проводимости между желудочками сердца.
Другие гены, например, GJA5 и Cx40, кодирующие белки, необходимые для нормального функционирования клеток-передатчиков сердца, также могут быть связаны с возникновением нарушения проводимости внутрижелудочковой системы.
Однако не все случаи неспецифического нарушения проводимости сердца связаны с генетическими факторами. Некоторые люди могут иметь это нарушение в результате других причин, таких как врожденные аномалии структуры сердца, инфекции, системные заболевания и т. д.
Важно отметить, что генетические факторы являются только одной из составляющих неспецифического нарушения проводимости сердца. Это состояние может быть многофакторным и требовать комплексного подхода к диагностике и лечению.
Ишемическая болезнь сердца
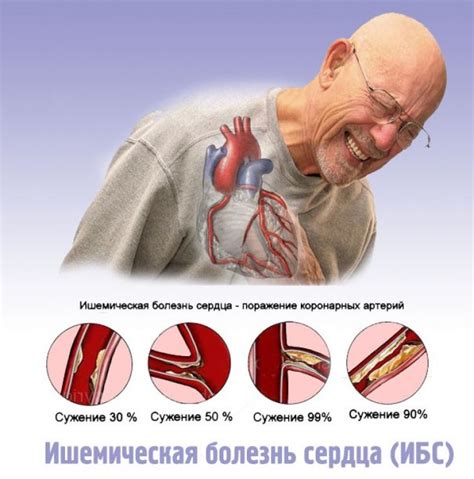
Главными причинами развития ИБС являются атеросклероз – образование жировых бляшек на внутренней поверхности артерий, и тромбоз – образование сгустка крови в суженной артерии. Эти процессы приводят к ухудшению кровоснабжения сердца, что в свою очередь может вызвать нарушения внутрижелудочковой проводимости.
ИБС может проявляться различными симптомами, включая жжение или давящую боль за грудиной, одышку, утомляемость, чувство стеснения или давления в груди. Эти проявления могут возникать при физической нагрузке или стрессе и исчезать после отдыха или принятия нитроглицерина.
Лечение ИБС направлено на улучшение кровоснабжения сердца, снижение симптомов и предотвращение осложнений. Оно включает изменение образа жизни (борьба с избыточным весом, отказ от курения, регулярные физические нагрузки), прием лекарственных препаратов (антикоагулянты, антиагреганты, бета-блокаторы) и в некоторых случаях проведение хирургических вмешательств (вентилирование коронарных артерий, шунтирование).
Важно помнить, что самодиагностика и самолечение ИБС недопустимы, поскольку неправильное использование лекарств и отсутствие профессионального вмешательства могут усугубить состояние. В случае наличия признаков и симптомов ИБС необходимо обратиться к врачу для постановки точного диагноза и назначения оптимального лечения.
Если неспецифическое нарушение внутрижелудочковой проводимости сердца связано с ИБС, также очень важно лечить его с учетом основной причины. Только комплексный подход и регулярные консультации с врачом помогут справиться с этим состоянием и улучшить качество жизни пациента.
Артериальная гипертензия
При артериальной гипертензии сердце должно работать с повышенной нагрузкой, чтобы прокачивать кровь через суженные сосуды. Это может привести к ухудшению функции сердца и развитию ряда сердечно-сосудистых осложнений.
Причины артериальной гипертензии могут быть разнообразными:
- Наследственная предрасположенность;
- Сидячий образ жизни и недостаток физической активности;
- Избыточное потребление соли и жирной пищи;
- Увеличение веса и ожирение;
- Стресс и психоэмоциональные перегрузки;
Артериальная гипертензия требует обязательного лечения и контроля, так как не контролируемое повышение давления может вызвать инфаркт миокарда, инсульт и другие опасные осложнения.
Основой лечения артериальной гипертензии являются изменение образа жизни и применение лекарственных препаратов. Рекомендуется следить за питанием, уменьшить потребление соли, перейти на здоровое питание с ограничением жирных продуктов, отказаться от курения и алкоголя.
Лечение неспецифического нарушения внутрижелудочковой проводимости сердца

Лечение неспецифического нарушения внутрижелудочковой проводимости сердца зависит от тяжести и симптомов пациента. В большинстве случаев, если нарушение внутрижелудочковой проводимости не вызывает явные симптомы и не угрожает жизни, не требуется специальное лечение. Вместо этого, врач может рекомендовать пациенту регулярно наблюдаться и пройти дополнительные обследования, чтобы отслеживать состояние сердца.
Однако в некоторых случаях может потребоваться лечение для устранения симптомов или предотвращения возможных осложнений. Обычно в таких ситуациях применяются следующие методы:
- Применение препаратов. Врач может назначить лекарственные препараты, направленные на улучшение проводимости сердца и предотвращение аритмий. Такие препараты могут включать антиаритмические средства, бета-блокаторы или кальциевые антагонисты.
- Установка кардиостимулятора. В некоторых случаях, если нарушение внутрижелудочковой проводимости сердца является серьезным и вызывает значительные симптомы, может потребоваться имплантация кардиостимулятора. Этот медицинский устройство помогает сердцу удерживать нормальный ритм и проводимость.
- Хирургическое вмешательство. В редких случаях, если другие методы лечения не дают результатов или нарушение проводимости сердца является критическим, может потребоваться хирургическое вмешательство, такое как коронарное шунтирование или пластика клапанов. Эти процедуры направлены на исправление структурных проблем сердца, что может помочь нормализовать проводимость.
В любом случае, точный метод лечения будет определяться врачом на основе характеристик пациента и тяжести нарушения внутрижелудочковой проводимости сердца. Важно следовать рекомендациям врача и регулярно посещать назначенные обследования для контроля состояния сердца.
Медикаментозное лечение
Медикаментозное лечение неспецифического нарушения внутрижелудочковой проводимости сердца может быть эффективным, особенно в ранних стадиях заболевания. Оно направлено на восстановление нормальной проводимости сердца и предотвращение возможных осложнений.
Определение выбора лекарственных препаратов и их дозировок должно производиться только опытным кардиологом после полного обследования пациента. В зависимости от причины неспецифического нарушения внутрижелудочковой проводимости, могут применяться следующие группы лекарственных препаратов:
| Группа лекарственных препаратов | Примеры | Действие |
|---|---|---|
| Антиаритмические препараты | Амидарон, Пропафенон, Флекаинид | Восстанавливают нормальный ритм сердца и приводят к улучшению проводимости |
| Бета-адреноблокаторы | Метопролол, Пропранолол, Атенолол | Уменьшают частоту сердечных сокращений и снижают нагрузку на сердце |
| Ингибиторы АПФ | Эналаприл, Лизиноприл, Рамиприл | Снижают давление в сосудах, улучшают работу сердца и предотвращают развитие сердечной недостаточности |
| Дигиталис | Дигоксин | Улучшают сократимость сердца и контролируют его ритм |
Следует отметить, что каждый пациент требует индивидуально подобранного лечения, и только врач может определить наиболее подходящие препараты и дозировки. Важно придерживаться рекомендаций и принимать препараты строго по назначению врача.
Помимо медикаментозного лечения, также может потребоваться дополнительная терапия, направленная на лечение основного заболевания, которое стало причиной нарушения внутрижелудочковой проводимости. Врач может рекомендовать хирургическое вмешательство или другие процедуры, в зависимости от конкретного случая.
Имплантация кардиостимулятора

Процедура имплантации кардиостимулятора выполняется хирургом-кардиохирургом или электрофизиологом в специализированной клинике или госпитале. Она проводится под местной анестезией, но в некоторых случаях может потребоваться общая анестезия.
Перед операцией необходимо провести подготовительные мероприятия, включающие в себя анализы крови, ЭКГ и другие диагностические исследования. Во время операции хирург делает небольшое разрезание на грудной клетке, чтобы имплантировать кардиостимулятор. После этого он подключается к проводам, которые вводятся в сердце через вены.
После успешной имплантации кардиостимулятора пациент должен соблюдать особые меры предосторожности. Ему рекомендуется избегать резких движений, физической нагрузки и магнитных полей, которые могут негативно повлиять на работу стимулятора. Также он должен посещать регулярные контрольные обследования у врача для оценки эффективности работы кардиостимулятора и своего общего состояния.
| Преимущества имплантации кардиостимулятора: | Условия, когда необходима имплантация кардиостимулятора: |
|---|---|
| - Исправление нарушений сердечного ритма и проводимости | - Постоянные замедление или прекращение проводимости импульсов в сердце |
| - Предотвращение сердечно-сосудистых осложнений | - Частая блокада сердца третьей степени |
| - Улучшение качества жизни пациента | - Синдром слабости синусного узла |
| - Повышение выживаемости при заболеваниях, связанных с нарушением проводимости сердца | - Атриовентрикулярная блокада синусного узла |