Панкреатобилиарная патология - расстройства поджелудочной железы и желчевыводящих путей - является серьезной проблемой здоровья, сопровождающейся нарушением функционирования этих органов. Диагностика данных заболеваний - сложный процесс, требующий комплексного подхода и использования различных методов исследования. Одним из основных методов диагностики является выявление косвенных признаков панкреатобилиарной патологии.
Косвенные признаки - это определенные изменения, которые наблюдаются в организме пациента и могут указывать на наличие панкреатобилиарной патологии. К таким признакам можно отнести нарушение работы пищеварительной системы, появление болевых ощущений в животе или подреберье, изменение цвета кожи и слизистых оболочек, а также повышение уровня определенных показателей в крови.
Однако важно отметить, что косвенные признаки не всегда являются точным указанием на наличие панкреатобилиарной патологии. Их появление может быть обусловлено и другими заболеваниями или состояниями организма. Поэтому для точной диагностики пациента необходимо проведение дополнительных исследований, таких как анализы крови, ультразвуковое исследование, компьютерная томография и др.
Важно помнить: диагностика и лечение панкреатобилиарной патологии должны проводиться только врачом-специалистом - гастроэнтерологом или гепатологом. Самолечение и игнорирование симптомов могут привести к серьезным осложнениям и ухудшить прогноз заболевания.
Асцит и его связь со заболеванием поджелудочной железы
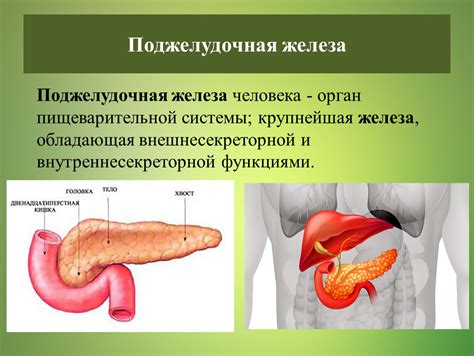
Асцит представляет собой скопление жидкости в брюшной полости. Это явление может быть связано с различными заболеваниями, в том числе и с патологией поджелудочной железы.
Панкреатобилиарная патология, такая, как хронический панкреатит, рак поджелудочной железы или опухоль головки поджелудочной железы, может привести к развитию асцита. Когда поджелудочная железа нарушена в своей функции, это может привести к нарушениям процесса переработки жидкости в организме. В результате возможно скопление жидкости в брюшной полости.
Асцит, вызванный заболеваниями поджелудочной железы, может иметь некоторые особенности. Во-первых, жидкость, накапливающаяся в результате патологии поджелудочной железы, может иметь специфический запах или цвет. Во-вторых, асцит может сопровождаться другими характерными симптомами, такими как боль или дискомфорт в животе, тошнота, рвота или изменения в аппетите.
Для диагностики асцита, вызванного панкреатобилиарной патологией, необходимо обратиться к врачу. Врач может назначить ряд диагностических процедур, таких как ультразвуковое исследование, компьютерная томография или пункция брюшной полости, чтобы определить причину асцита.
Лечение асцита, вызванного заболеваниями поджелудочной железы, обычно направлено на лечение основного заболевания. В случае опухоли поджелудочной железы может потребоваться хирургическое вмешательство. Иногда могут применяться противовоспалительные или противораковые препараты. Кроме того, может назначаться диета и режим питания для улучшения функции поджелудочной железы.
Иктерическая окраска кожи и слизистых оболочек: опасный сигнал
Иктерическая окраска обусловлена нарушением процесса билирубинового обмена в организме. Билирубин – это пигмент, образующийся при распаде гемоглобина. Он обычно связывается с гепатоцитами (печеночными клетками) и выводится из организма с желчью.
При панкреатобилиарной патологии происходит нарушение либо внутрипеченочного выведения билирубина, либо выведения желчи в кишечник. В результате, накопление пигмента в крови приводит к появлению иктерической окраски.
Основные причины иктерической окраски кожи и слизистых оболочек при панкреатобилиарной патологии могут быть следующими:
- Желтуха, обусловленная заболеваниями печени.
- Желтуха, вызванная заболеваниями желчевыводящих путей.
- Желтуха, связанная с нарушениями поджелудочной железы.
Желтуха, обусловленная заболеваниями печени, может быть вызвана гепатитом, циррозом печени, алкогольной некрозом печени, раком печени и другими патологиями. Заболевания желчевыводящих путей, такие как желчекаменная болезнь, холестатические заболевания печени и поджелудочной железы, также могут вызвать иктерическую окраску кожи. Нарушения функции поджелудочной железы, такие как рак поджелудочной железы или хронический панкреатит, могут также привести к иктерической окраске.
Иктерическая окраска кожи и слизистых оболочек является серьезным симптомом, требующим срочного обращения к врачу. Необходимо провести комплексное обследование и выяснить причину данного симптома. Раннее выявление и лечение панкреатобилиарной патологии способствуют предотвращению осложнений и улучшают прогноз заболевания.
Важно помнить, что данная статья предоставляется только в информационных целях и не заменяет консультацию специалиста. При появлении иктерической окраски кожи и слизистых оболочек следует обратиться к врачу для получения профессиональной медицинской помощи.
Боль в животе: когда следует обратить внимание

В некоторых случаях, боль в животе может быть косвенным признаком панкреатобилиарной патологии. Панкреатобилиарная патология может включать в себя заболевания поджелудочной железы, желчного пузыря и желчных протоков.
Какие симптомы следует обратить внимание? Если боль в животе связана с панкреатобилиарными заболеваниями, то она может сопровождаться рядом других характерных симптомов, таких как:
- Неусидчивая боль. Обычно она бывает постоянной и может локализоваться во всех частях живота.
- Изжога и рвота. Если боль вызвана панкреатитом, то прием пищи может усиливать ее и вызывать изжогу. Также возможна рвота, которая не принесет облегчения.
- Ухудшение общего состояния. При панкреатобилиарной патологии могут наблюдаться такие симптомы, как снижение аппетита, общая слабость, повышенное утомление.
- Изменение окраски кожи и ануса. При панкреатобилиарной патологии может наблюдаться желтуха и обесцвечивание кала.
Если у вас появляется боль в животе, особенно при наличии других описанных симптомов, следует обратиться к врачу. Только профессиональный медицинский диагноз поможет разобраться с причиной болевых ощущений и назначить необходимое лечение.
Отсутствие аппетита: симптом подозрительного характера
Отсутствие аппетита может быть связано с нарушением функции поджелудочной железы или желчных протоков. При панкреатите или желчекаменной болезни может происходить нарушение процесса расщепления и всасывания пищи, что приводит к голоданию организма и снижению общего веса.
Кроме того, отсутствие аппетита может сопровождаться другими симптомами, такими как тошнота, рвота, боли в животе, нехарактерные диареи или запоры.
Важно обратить внимание на такие изменения в пищевом поведении и обратиться за консультацией к врачу-гастроэнтерологу для диагностики и определения причины отсутствия аппетита.
Необходимо помнить, что отсутствие аппетита само по себе является лишь одним из множества симптомов, и необходимо всегда учитывать и другие признаки заболевания пищеварительной системы.
Нарушения стула и связь с панкреатобилиарной патологией

Панкреатобилиарная патология может вызвать дисфункцию поджелудочной железы, что в свою очередь может привести к нарушению процесса пищеварения. Из-за этого может возникать диарея или жидкий стул.
Болезнь также может вызвать нарушения в работе желчного пузыря и желчных путей. Это может приводить к образованию камней или затруднению оттока желчи из печени. При этом может наблюдаться запор или неоправданные изменения в консистенции стула.
Как правило, нарушения стула связанные с панкреатобилиарной патологией характеризуются следующими признаками:
- Диарея или жидкий стул. Повышенное количество жирных отделяющихся калов может быть результатом недостаточной абсорбции жирных кислот и желчных солей.
- Запор. Затруднение образования или выведения кала может быть последствием нарушений в работе желчных путей и пищеварительной системы в целом.
- Неоправданные изменения в консистенции стула. Панкреатобилиарная патология может вызывать нарушение процессов пищеварения, что может привести к изменению текстуры и цвета кала.
Если вы заметили у себя нарушения стула, особенно в сочетании с другими симптомами панкреатобилиарной патологии, важно обратиться к врачу для назначения диагностических мероприятий и определения причины проблемы. Только опытный специалист может поставить правильный диагноз и предложить соответствующее лечение.
Лихорадка и патологии поджелудочной железы: что важно знать
Лихорадка, или повышение температуры тела свыше 38 градусов, может быть одним из косвенных признаков патологий поджелудочной железы. Поджелудочная железа играет важную роль в организме, выполняя функции, такие как выработка инсулина и ферментов, необходимых для пищеварения.
Возникновение патологий поджелудочной железы, таких как хронический панкреатит или рак поджелудочной железы, может привести к нарушению ее функций и вызвать различные симптомы, включая лихорадку.
При хроническом панкреатите, воспаление поджелудочной железы на протяжении длительного времени, повышенная температура тела может быть результатом инфекционного процесса или воспаления.
Рак поджелудочной железы, злокачественная опухоль, также может вызывать повышение температуры тела. Это может быть связано с иммунным ответом организма на опухоль или с инфекцией в окружающих тканях.
Однако, важно отметить, что лихорадка может быть причиной или последствием различных состояний, поэтому необходимо обратиться к врачу для точного диагноза и назначения лечения.
Если у вас повышенная температура тела в сочетании с другими симптомами, такими как боль в животе, тошнота, рвота или изменение аппетита, обязательно проконсультируйтесь с врачом. Он сможет провести необходимые исследования и определить возможные патологии поджелудочной железы.
Внимательное отношение к возможным косвенным признакам панкреатобилиарной патологии, включая лихорадку, поможет выявить возможные проблемы с поджелудочной железой и начать своевременное лечение.
Печеночные пробы и их значение в диагностике панкреатобилиарной патологии
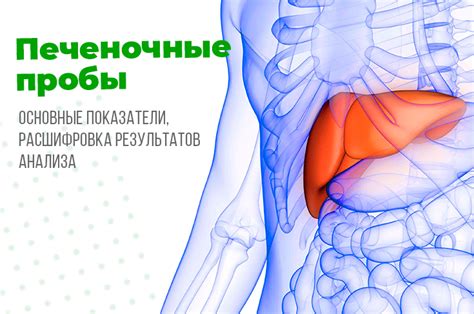
Одной из наиболее распространенных печеночных проб является анализ активности аланинаминотрансферазы (АЛТ) и аспартатаминотрансферазы (АСТ). Повышенные уровни этих ферментов могут указывать на повреждение печени или желчевыводящих путей, что может быть связано с панкреатобилиарной патологией.
Другой важной печеночной пробой является анализ содержания билирубина в крови. Повышенные уровни билирубина могут указывать на нарушение желчеобразования или выведения желчи, что может быть связано с патологией панкреатобилиарной системы.
Также, для оценки функции печени и желчевыводящих путей часто используется анализ уровня щелочной фосфатазы (ЩФ) и гамма-глутамилтрансферазы (ГГТ). Повышенные значения этих показателей могут свидетельствовать о нарушении протока желчи и быть характерными для панкреатобилиарной патологии.
Общая биохимическая анализ крови также может включать анализ содержания амилазы и липазы. Высокие уровни этих ферментов могут указывать на патологию поджелудочной железы, что связано с панкреатобилиарной патологией.
Необходимо отметить, что для точной интерпретации результатов печеночных проб необходимо учитывать и другие клинические данные, такие как симптомы, медицинская история и результаты других исследований. Печеночные пробы являются лишь одним из компонентов комплексной диагностики панкреатобилиарной патологии.
Увеличение размеров печени и селезенки: сигнал о проблемах
Печень – это орган, отвечающий за многочисленные функции в организме, включая обработку пищи, синтез важных биохимических веществ, а также утилизацию токсинов. Увеличение печени может быть обусловлено различными причинами, включая воспалительные процессы, цирроз, опухоли и другие заболевания.
Селезенка – это орган, выполняющий важные функции в иммунной системе организма, включая участие в образовании крови и фильтрацию старых эритроцитов. Увеличение селезенки может быть результатом воспалительных процессов, инфекций, опухолей и других патологий.
Увеличение размеров печени и селезенки может сопровождаться симптомами, такими как боль в животе, повышенная утомляемость, снижение аппетита, похудение и другие признаки. Важно обратиться к врачу при возникновении подобных симптомов, чтобы установить точную причину увеличения органов и назначить соответствующее лечение.
Внимание к состоянию печени и селезенки является важным, так как увеличение их размеров может быть серьезным симптомом патологии. Раннее выявление и лечение возможных проблем поможет предупредить развитие серьезных осложнений и обеспечить здоровье организма.
Исследования и методы диагностики: что помогает обнаружить признаки патологии

Для выявления и подтверждения наличия панкреатобилиарной патологии используются различные исследования и методы диагностики. Они позволяют обнаружить косвенные признаки нарушений в работе панкреатобилиарной системы и определить конкретную патологию.
Основные методы диагностики панкреатобилиарной патологии включают:
1. УЗИ-исследование брюшной полости. Это неинвазивный и безопасный метод, позволяющий визуализировать печень, желчный пузырь, поджелудочную железу и желчные протоки. Изменения в их структуре и форме могут указывать на патологию.
2. Компьютерная томография (КТ). Данный метод позволяет получить более детальное представление о состоянии панкреатобилиарной системы. КТ дает возможность обнаружить опухоли, воспаление, инфекцию и другие патологические изменения.
3. Магнитно-резонансная томография (МРТ). Этот метод, подобно КТ, предоставляет более точное изображение панкреатобилиарной системы. МРТ позволяет обнаружить опухоли, закупорки в желчных протоках и другие структурные нарушения.
4. Эндоскопическая ультразвуковая холангиопанкреатография (ЭУС-ХПГ). Этот метод является более инвазивным, но позволяет получить очень детальное изображение панкреатобилиарной системы. ЭУС-ХПГ позволяет определить точную природу патологии и провести биопсию при необходимости.
5. Лабораторные анализы. Общий анализ крови и биохимические анализы помогают выявить изменения в уровнях ферментов и других веществ, которые могут свидетельствовать о нарушениях в работе панкреатобилиарной системы.
Комбинация различных исследований и методов диагностики позволяет врачу получить полное представление о состоянии панкреатобилиарной системы пациента и определить наличие и природу патологии.