Гепаторенальный синдром - это осложнение, которое возникает у пациентов, страдающих хронической почечной недостаточностью и циррозом печени. Это серьезное состояние, при котором функционирование почек ухудшается из-за проблем с печенью.
Основные причины гепаторенального синдрома связаны с поражением сосудов и нарушением кровоснабжения почек. У пациентов с циррозом печени сосуды сужены, что вызывает повышенное давление в почечной артерии. Как результат, функция почек ухудшается, это приводит к задержке жидкости в организме, отекам и другим серьезным проблемам.
Симптомы гепаторенального синдрома могут включать отечность, асцит (накопление жидкости в брюшной полости), сердечную недостаточность, гематурию (появление крови в моче) и другие проявления. Диагностика основана на измерении функции почек с помощью специальных тестов, а также на обследовании печени.
Лечение гепаторенального синдрома обычно включает в себя применение лекарственных препаратов, направленных на улучшение функции почек и контроль давления в почечной артерии. При необходимости может быть назначена диализная терапия.
Гепаторенальный синдром является серьезным состоянием, требующим незамедлительного лечения. Пациентам с циррозом печени и почечной недостаточностью необходимо тщательное медицинское наблюдение и своевременное обращение за помощью.
Гепаторенальный синдром

Главной причиной развития гепаторенального синдрома являются заболевания печени, такие как цирроз, гепатит и печеночная недостаточность. Эти заболевания вызывают нарушение кровообращения в печени, что приводит к повышению давления в портальной вене, а также в сосудах почек.
Симптомы гепаторенального синдрома включают ухудшение функции почек, что проявляется отеками, повышенной секрецией мочи и увеличением азота в крови. Пациенты могут также испытывать слабость, снижение аппетита, тошноту и жуткую боль в животе. В случае прогрессирования заболевания может возникнуть почечная недостаточность.
Диагностика гепаторенального синдрома включает проведение клинического обследования, анализов крови и мочи, ультразвуковое исследование почек и гепатобилиарной системы, а также биопсию печени.
Лечение гепаторенального синдрома направлено на устранение его причин и симптомов. Основные методы лечения включают плазмаферез, применение лекарственных препаратов для снижения давления в портальной вене и улучшения функции почек, а также трансплантацию печени.
Определение и общая информация
В организме человека печень выполняет ряд важных функций, включая очистку крови от токсинов и различных продуктов обмена веществ. Если печень становится неработоспособной или не справляется с своими функциями, это может привести к нарушению работы почек.
Гепаторенальный синдром проявляется у пациентов с хроническими заболеваниями печени, такими как цирроз или гепатит, а также может быть связан с острыми поражениями печени, например, токсическим гепатитом. Он может развиться в любом возрасте, но чаще встречается у пожилых людей.
Основными симптомами гепаторенального синдрома являются отеки, учащенное мочеиспускание, изменение цвета мочи, а также ухудшение общего состояния пациента. Для постановки диагноза проводится комплексное обследование, включающее лабораторные и инструментальные методы.
Лечение гепаторенального синдрома направлено на преодоление причин его развития и улучшение функции печени. В некоторых случаях может потребоваться диализ для поддержания почечной функции. Регулярное медицинское наблюдение и соблюдение рекомендаций врачей помогают улучшить прогноз заболевания и предотвратить его осложнения.
Причины возникновения
- Цирроз печени – это хроническое заболевание, при котором происходит замена здоровой ткани печени на соединительную. Цирроз печени может вызывать поражение сосудов печени и приводить к развитию гепаторенального синдрома.
- Портальная гипертензия – это повышенное давление в портальной вене, которое может быть вызвано обструкцией ее просвета или нарушением кровотока. Портальная гипертензия может привести к нарушению функции почек и возникновению гепаторенального синдрома.
- Гепатит – воспаление печени, которое может быть вызвано инфекцией (вирусный гепатит), аутоиммунными или токсическими процессами. Развитие гепаторенального синдрома при гепатите связано с патологией функции почек и нарушением гемодинамики.
- Алкогольная болезнь печени – частая причина развития цирроза печени. При алкогольной болезни печени может возникнуть гепаторенальный синдром из-за нарушения функции печени и повышенного давления в портальной вене.
- Неправильное питание и ожирение – избыточное потребление жировой и калорийной пищи может приводить к развитию жировой дистрофии печени и последующему возникновению гепаторенального синдрома.
Это только некоторые из причин возникновения гепаторенального синдрома. Для более точной диагностики и определения причины заболевания необходимо провести всестороннее обследование под руководством врача.
Основные симптомы
Гепаторенальный синдром характеризуется наличием симптомов, связанных как с печенью, так и с почками. Основные симптомы этого синдрома включают:
1. Асцит: накопление свободной жидкости в брюшной полости. Причиной асцита при гепаторенальном синдроме является ухудшение функции почек и нарушение их способности выделять жидкость.
2. Расширение вен пищевода: излишнее давление в портальной вене, вызванное проблемами с печенью, приводит к расширению вен пищевода и образованию варикозных вен. Это может привести к кровотечениям из варикозных вен и требовать срочной медицинской помощи.
3. Ухудшение функции почек: при гепаторенальном синдроме почки не способны должным образом фильтровать кровь и выделять отходы, что приводит к нарушению баланса жидкости и электролитов.
4. Флюктуирующее артериальное давление: при гепаторенальном синдроме артериальное давление может значительно меняться. Оно часто повышается из-за активации ренин-ангиотензиновой системы.
5. Печеночная энцефалопатия: при ухудшении функции печени могут возникать проблемы с нейрологическими функциями, вызванные накоплением токсических веществ в организме.
6. Желтуха: изменение функции печени может привести к накоплению желчных пигментов и развитию желтухи.
Диагностика гепаторенального синдрома
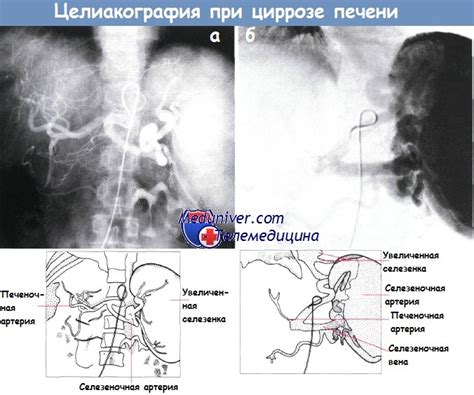
Для диагностики гепаторенального синдрома (ГРС) врач проводит комплексное обследование пациента, включающее различные виды исследований и тестов.
Основными методами диагностики ГРС являются:
1. Лабораторные анализы. В ходе анализа крови определяются показатели функции печени и почек, в том числе уровень аммиака и креатинина. Также обязательными являются анализы мочи для оценки функции почек.
2. Ультразвуковое исследование (УЗИ) органов брюшной полости и почек. УЗИ помогает выявить очаги цирроза печени, наличие жидкости в полости брюшной, увеличение размеров почек и другие изменения.
3. Рентгенологическое исследование. Метод рентгенологии позволяет визуализировать особенности структуры почек и печени, выявить заметные изменения в органах.
4. Биопсия печени. При наличии подозрения на цирроз печени или другую патологию, врач может решить о необходимости взятия образца ткани печени для дальнейшего исследования.
5. Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) органов брюшной полости. Эти методы позволяют получить более подробное представление о состоянии печени, почек и других органов.
6. Кардиологические исследования. Важным этапом диагностики ГРС является оценка сердечной функции, включая оценку давления в портальной вене и других желудочках сердца.
Диагностика гепаторенального синдрома требует комплексного подхода, поэтому индивидуальный набор исследований может различаться в зависимости от клинической картины пациента и он может быть скорректирован врачом в процессе диагностики.
Лечение и профилактика
- Лекарственная терапия. Важнейшим звеном в лечении гепаторенального синдрома является назначение препаратов, направленных на стабилизацию функции печени, улучшение кровоснабжения почек и уменьшение протеинурии. К примеру, могут быть применены лекарства из группы АЦЕ-ингибиторов и антагонистов ангиотензиновых рецепторов.
- Детоксикационная терапия. В некоторых случаях показано проведение процедур детоксикации, например, гемодиализа, для удаления токсинов из крови.
- Мероприятия по преодолению гепаторенального шунтирования. В некоторых случаях может быть назначен хирургический вмешательство или другие процедуры, направленные на устранение причин гепаторенального шунтирования и восстановление нормального кровотока.
Помимо лечения, также важно проведение профилактических мер и контроль состояния печени и почек:
- Ограничение потребления алкоголя. Алкоголь негативно влияет на печень и повышает риск развития гепаторенального синдрома.
- Следование рекомендациям по питанию. Рацион должен быть богат белками низкомолекулярного веса, но при этом достаточно калорийным для поддержания нормального состояния организма.
- Регулярные обследования печени и почек. Проведение анализов и ультразвуковых исследований поможет своевременно выявить и контролировать изменения в органах.
- Соблюдение предписанных врачом лечебных режимов и назначений. Возможно применение препаратов, которые помогут поддерживать нормальную функцию печени и почек.
Факторы риска
Гепаторенальный синдром может развиться при различных заболеваниях и состояниях, которые повышают риск возникновения нарушений в функционировании печени и почек. Вот основные факторы риска, которые могут способствовать развитию гепаторенального синдрома:
- Цирроз печени – это хроническое заболевание, при котором здоровая ткань печени постепенно заменяется рубцовой, что приводит к нарушению ее работы.
- Астигматизм наследственного характера – заболевание, связанное с нарушением обмена веществ в организме, влияющее на работу печени и почек.
- Алкоголизм – чрезмерное потребление алкоголя оказывает вредное воздействие на печень и почки, что может привести к развитию гепаторенального синдрома.
- Сахарный диабет – хроническое заболевание, при котором уровень сахара в крови повышается, может стать причиной повреждения почек и печени.
- Артериальная гипертензия – высокое артериальное давление может приводить к дегенеративным изменениям в почках и печени.
- Инфекционные заболевания – такие как гепатит B и C, могут вызвать воспаление печени и повредить ее функции, что повышает риск развития гепаторенального синдрома.
Если у вас есть один или несколько из этих факторов риска, вам следует быть особенно внимательными к состоянию своей печени и почек, и регулярно обследоваться у врача для своевременного выявления и лечения гепаторенального синдрома и связанных с ним проблем.
Прогноз и осложнения
Прогноз для пациентов с гепаторенальным синдромом зависит от многих факторов, включая причину, степень повреждения печени, наличие сопутствующих заболеваний и эффективность лечения. В случае своевременного диагноза и лечения, прогноз может быть благоприятным.
Однако, если гепаторенальный синдром остается недиагностированным или безлечебным, он может прогрессировать, приводя к серьезным осложнениям или даже смерти. Неконтролируемое повышение азота в крови может привести к развитию острой почечной недостаточности, которая требует введения гемодиализа или трансплантации почек.
Гепаторенальный синдром также может быть связан с другими осложнениями, включая гепатическую энцефалопатию, кровотечения из варикозно расширенных вен пищевода и геморроидальных вен, асцит, инфекции мочевых путей, гипотензию и тяжелую дисфункцию органов.
Именно поэтому важно своевременно обратиться за медицинской помощью и начать лечение гепаторенального синдрома, чтобы предотвратить прогрессирование заболевания и возникновение осложнений.